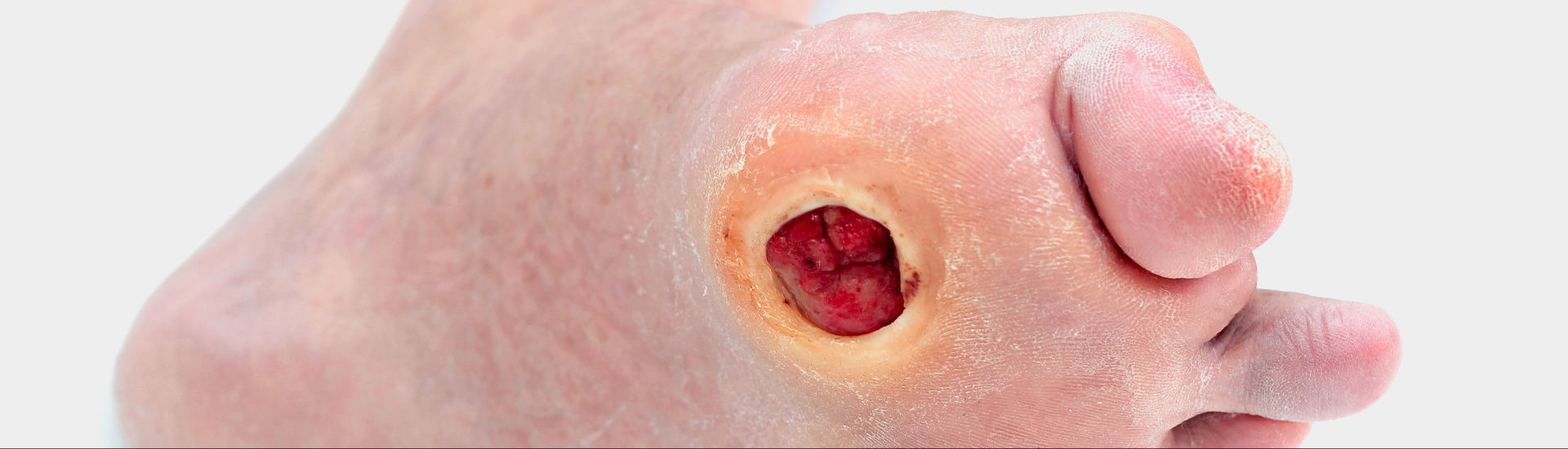
Diabetesbedingte Amputationen machen immer noch einen Großteil aller Amputationen aus. Mit modernen Behandlungsmethoden und patientenspezifischer Therapie könnten viele dieser Eingriffe allerdings vermieden werden. Da keine Wunde der anderen gleicht, ist besonders die richtige Einschätzung der Wundsituation wichtig. Wichtige Kriterien haben wir hier für Sie zusammengefasst.
Die Zahl der diabetesbedingten Amputationen ist zwar weiterhin rückläufig. Trotzdem werden immer noch mehr Amputationen durchgeführt als eigentlich notwendig – 85 % dieser Eingriffe mit schweren Folgen für die Lebensqualität der Patienten gingen Fußulzerationen voraus.1,2 Durch eine optimale Versorgung des Diabetespatienten können Ulzera nach Einschätzung der Experten behandelt werden und viele der durchgeführten Amputationen wären dadurch vermeidbar.1,2 Um die Wundheilung bereits bei der Entstehung von Ulzerationen zu fördern und so das Risiko für Amputationen einzudämmen, verlangt das Management des Diabetischen Fußsyndroms (DFS) ein multidisziplinäres und transsektorales Vorgehen.2,3 Neben einer metabolischen Einstellung und Behandlung der internistischen Grund- sowie möglichen Gefäßerkrankungen, spielt die Kontrolle und Versorgung der chronischen Wundsituation in diesem Zusammenhang eine tragende Rolle.2,3
Lebensqualität bei chronischen Wunden4,5 Nicht nur im Fall einer Amputation ist die Lebensqualität des Patienten betroffen, schon durch die chronische Wunde selbst wird der Patient eingeschränkt. Mögliche Infektionen und vermehrte Wundexsudation machen eine ständige medizinische Versorgung notwendig. Zusätzlich sind Verbände teilweise so stark auftragend, dass der Patient normales Schuhwerk nicht mehr tragen kann. Medizinische Probleme und deren Versorgung gehen also mit generellen Einschränkungen im Alltag Hand in Hand. Ziel der Wundbehandlung durch Debridement, moderne Wundauflagen wie antimikrobielle Wundauflagen und Verringerung der Drucksituation beim DFS ist also nicht nur, eine Amputation zu vermeiden, sondern auch die grundsätzliche Wundsituation zu verbessern und so die Lebensqualität des Patienten zu steigern. |
Die Wundsituation richtig einschätzen
Der erste Schritt zur Beurteilung der notwendigen medizinischen Versorgungsmaßnahme ist die eingehende Inspektion und Einschätzung der Wundsituation, die anhand mehrerer klinischer Kriterien erfolgt. Kriterien, denen dabei besondere Beachtung geschenkt werden muss, sind zum Beipiel:6
- Tiefe und Größe (Ausbreitung) der Ulzeration
- Eigenschaften des Wundexsudats4
- Farbe
- Konsistenz
- Geruch
- Menge
- Wundheilungsstadium
- Hinweise auf Infektionen oder Infektionsgefahr
- Gefäßstatus
Besonders das Infektionsrisiko und der Gefäßstatus spielen bei der gezielten Klassifikation der Wunden eine große Rolle.2,3 Bei mangelhafter Durchblutung, einer sogenannten Ischämie, die beispielsweise durch eine periphere arterielle Verschlusskrankheit (pAVK) bedingt wird, ist die Therapie deutlich erschwert. Häufig tritt eine Ischämie auch in Verbindung mit Infektionen auf und erschwert das Abheilen der Wunde.2,3 Diese Faktoren fließen zusätzlich zur eigentlichen Wundbeschaffenheit in die Entscheidung über angepasste Therapiemaßnahmen ein.2,3 Um die Heilung der Wunde zu ermöglichen oder eine mögliche Amputation zu vermeiden, ist in diesem Fall eines der obersten Behandlungsziele eine Wiederherstellung der Durchblutung der Gefäße, auch Revaskularisation genannt.2,3
Klinische Bildreihe

[oberflächliche, leicht exsudierende Ulzeration]
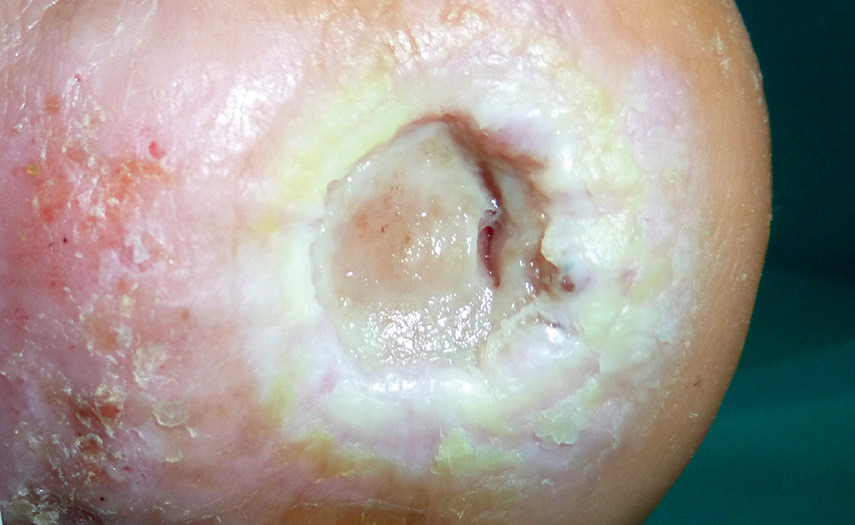
[tiefes, stark exsudierendes Ulkus]
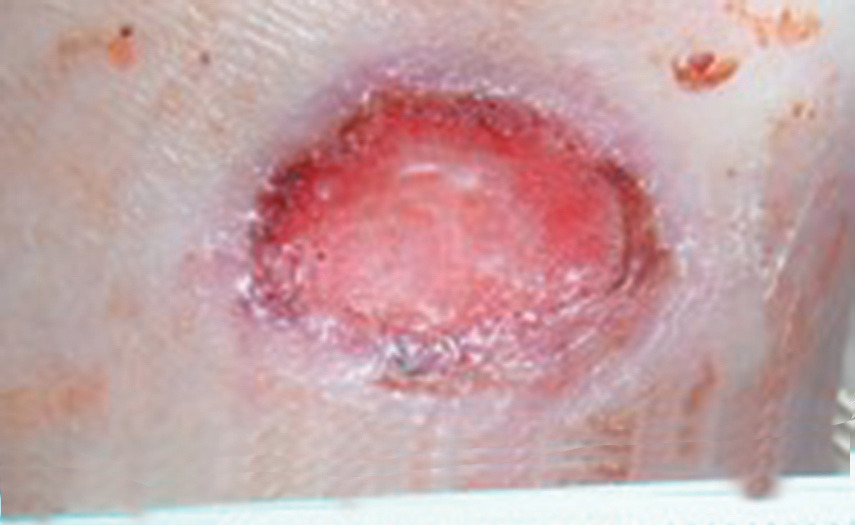
[tiefes, gering exsudierendes Ulkus]
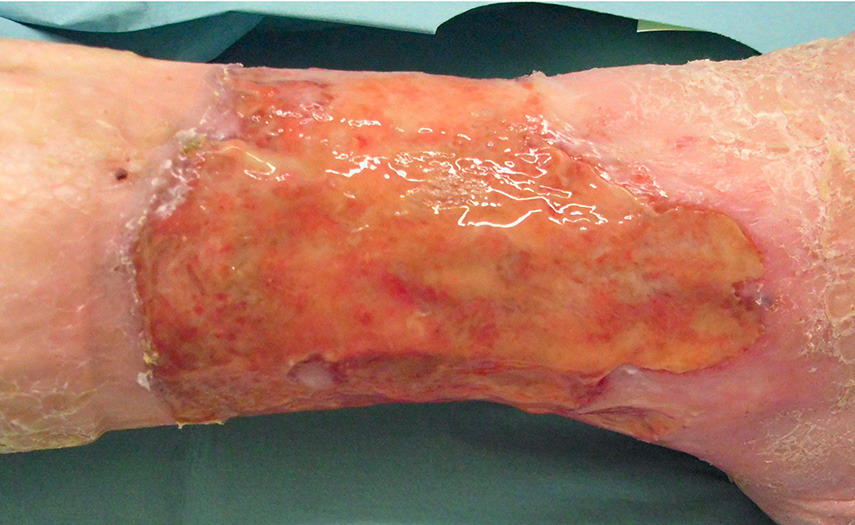
[infizierte Wunde]
![]()
[schlecht durchblutete Wunde]
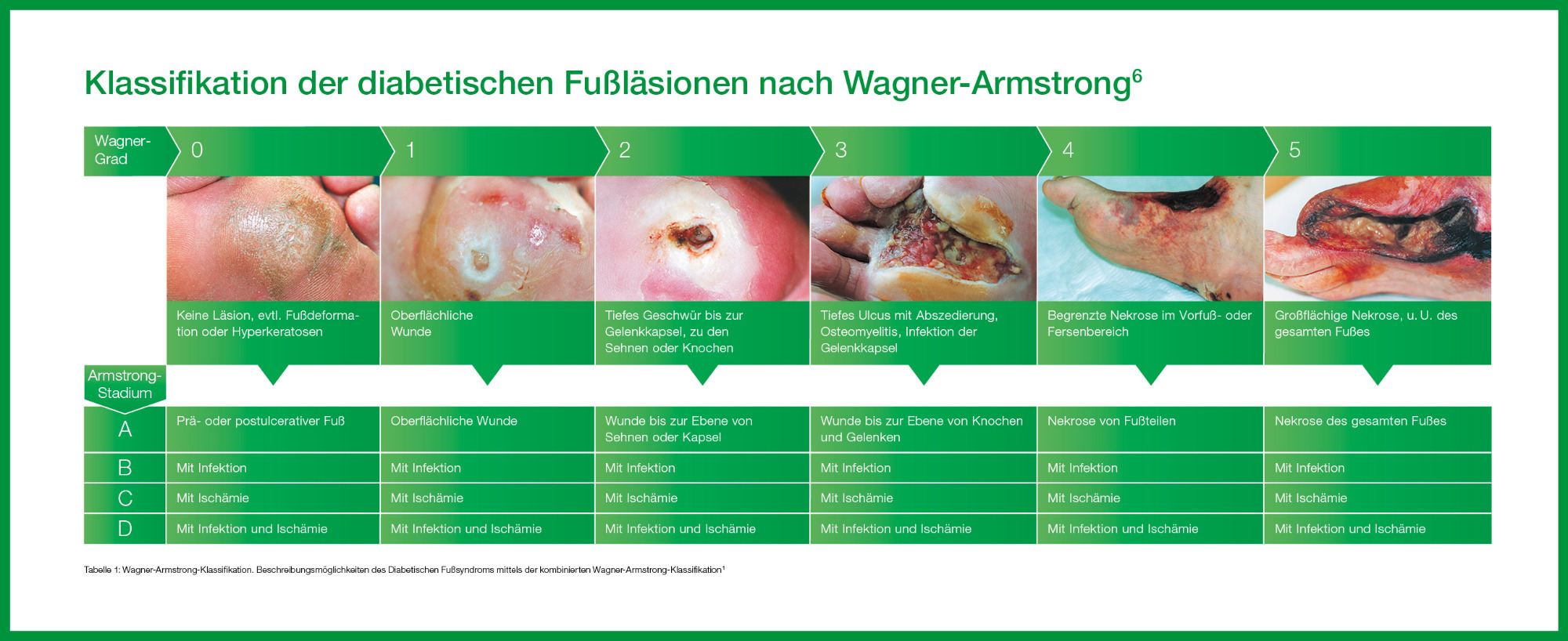
Da keine Wunde der anderen gleicht und jeder Heilungsprozess individuell verläuft, ist es nicht immer einfach, das Vorgehen und die Materialien bei der Therapie adäquat auszuwählen. Als wichtige Unterstützung zur Einschätzung der Wunde anhand der Wundsituation dienen Skalen (z.B. nach Wagner und Wagner-Armstrong), welche die Wundstadien des diabetischen Fußes klassifizieren.3 Während die Wagner-Klassifikation in erster Linie die Tiefe und Ausbreitung der Wunde berücksichtigt, erfasst die kombinierte Wagner-Armstrong-Klassifikation auch die weiteren Risikofaktoren, die durch das Auftreten von Infektionen, Ischämien und deren Kombination hinzukommen (vgl. Tab. 1).6 Folgt man neueren Empfehlungen, sind neben dem metabolischen Status und den Anzeichen systemischer Infektionen auch Fußdeformationen, mentale Faktoren und das soziale Umfeld des Patienten bei der Klassifikation zu berücksichtigen, da diese Aspekte sich ebenfalls negativ auf die Heilung auswirken können.6
Problem Wundexsudat
Ein wichtiges Merkmal, das eine Einschätzung über den Heilungsverlauf der Wunde zulässt, ist das Wundexsudat. Diese aus den Kapillaren austretende Flüssigkeit besteht aus Elektrolyten, Wachstumsfaktoren, Zellen des Immunsystems und sonstigen Bestandteilen, die in angepassten Mengen die Wundheilung fördern sollen. Bei chronischen Wunden mit gesteigerter Exsudation kann es allerdings zu einem erhöhten Infektionsrisiko und entsprechend zu beeinträchtigter Wundheilung kommen.4 Das Wundexsudat ist also maßgebend an der Entwicklung der Wunde beteiligt. Neben dem Durchblutungs- und Infektionsmanagement stellt das Management von Wundexsudat eine der großen Herausforderungen der lokalen Wundversorgung dar. Wird das Exsudat nicht richtig gemanagt und die Aufnahmekapazität der Wundauflage überschritten, kann es aus dem Verband austreten und Kleidung und Bettwäsche verunreinigen. Das übermäßige Exsudat kann die Wundbeschaffenheit negativ beeinflussen, was zu Mazerationen der wundumgebenden Haut führt. Dadurch kann es wiederum zu einer Verzögerung der Wundheilung und weiterer Schädigung der Haut kommen.4,7 Umso wichtiger ist die Auswahl der richtigen Wundauflage, https://www.lohmann-rauscher.com/de-de/produkte/niedergelassener-bereich/wundversorgung/individuell passend zur Wunde und zur Wundsituation.
Wundexsudat beim DFS Bei einer akuten Ulzeration ist die Exsudationsmenge in der Entzündungsphase der Wundheilung erhöht. Chronische Wunden verbleiben häufig in der Entzündungsphase, wodurch sie dauerhaft größere Mengen an Wundexsudat produzieren. Vermehrte Wundexsudation kann auch ein Hinweis auf eine Infektion sein.4,7 |
Fazit
Eine regelmäßige und eingehende Beurteilung der Wundsituation ist die Voraussetzung für ein angemessenes Therapieregime beim DFS-Patienten.3 Ziel der phasengebundenen Lokaltherapie ist das Erreichen und Erhalten eines physiologischen Wundmilieus, das frei von avitalen Belägen und Fremdkörpern ist, die Abheilung der Wunde unterstützt, Infektionen vorbeugt und eindämmt sowie den Wundrand und dessen Umgebung beispielsweise vor exsudatbedingten Mazerationen schützt.7,8 Dabei kann die Herausforderung bei der Behandlung von stark exsudierenden Wunden durch die Wahl der richtigen Wundauflage bewältigt werden.
Wie? Das erfahren Sie z.B. hier.
Referenzen
[1] Eckhardt, A., Lobmann, R.: Der diabetische Fuß – Interdisziplinäre Diagnostik und Therapie. Springer Medizin-Verlag, Heidelberg, 2005.
[2] Lawall, H. Diabetisches Fuß-Syndrom: über Polyneuropathie, Durchblutungsstörungen und Zweitmeinungen. In: Deutscher Gesundheitsbericht Diabetes 2018. 97–109. URL: https://www.diabetesde.org/system/files/documents/gesundheitsbericht_2018.pdf. (zuletzt aufgerufen am 06.09.2019)
[3] Morbach, S., et al. Diabetisches Fußsyndrom. Diabetologie 2017; 12 (Suppl 2): S181–S189. URL: https://www.deutsche-diabetes-gesellschaft.de/fileadmin/Redakteur/Leitlinien/Praxisempfehlungen/2017/dus_2017_S2_Praxisempfehlungen_3973452_Morbach_Diabetisches_Fußsyndrom__10__Online-PDF.PDF (zuletzt aufgerufen am 06.09.2019)
[4] Adderley UJ. Br J Community Nurs 2010; 15(3): 15–20.
[5] Deutsches Netzwerk für Qualitätsentwicklung in der Pflege (Hrsg.): Expertenstandard Pflege von Menschen mit chronischen Wunden. 1. Aktualisierung, Schriftenreihe des DNQP, Osnabrück 2015, ISBN 978-3-00-023708-9.
[6] Morbach, S., et al. Diagnostik, Therapie, Verlaufskontrolle und Prävention des Diabetischen Fußsyndroms. Evidenzbasierte Diabetes-Leitlinie der DDG. Update 2008. URL: http://www.deutsche-diabetes-gesellschaft.de/fileadmin/Redakteur/Leitlinien/Evidenzbasierte_Leitlinien/EBL_Fusssyndrom_Update_2008.pdf (zuletzt aufgerufen am 06.09.2019)
[7] Colwell JC., et al. Wound Ostomy Continence Nursing 2011; 38(5):541–53.
[8] Körber A., Dissemond J. Die Wundumgebung – Diagnostik und Therapie pathologischer Veränderungen. Hartmann WundForum, 2007.