Infizierte Wunden mit bloßem Auge erkennen ist nicht immer einfach. Um bei Infektionsgefahr sicherzugehen, dass die Wunde ordnungsgemäß behandelt wird, ist eine genaue Diagnose erforderlich. Zur Heilung der Wunde und zur Auswahl der Wundauflage muss das Behandlungsteam wichtige Fragen beantworten können: Welche Erreger finden sich in der Wunde? Welche Antibiotika sind bei diesen Erregern wirkungsvoll? Die somit individuell geplante Wundbehandlung ist nicht nur für den weiteren Verlauf der Therapie, sondern auch für den wirtschaftlicheren Gebrauch von Antibiotika von großer Bedeutung. Durch den früher sehr großzügigen Antibiotikaeinsatz wurde die Resistenzentwicklung gefährlicher Erreger gefördert und die heutige Wundtherapie zusätzlich erschwert. Die Anwendung alternativer hochwirksamer antimikrobieller Methoden kann dazu beitragen, die Entstehung von Resistenzen zu verhindern.
Doch um die angemessene Therapie zu bestimmen, muss die Wunde zunächst genauer untersucht werden. Zeigt sie die typischen Entzündungszeichen, wie Schmerz, Schwellung, Rötung, Funktionsverlust oder Überwärmung? Treten zusätzlich Wundgeruch, Exsudat oder Taschenbildung auf?1,2 Alle diese Aspekte beeinflussen die folgende Therapie. Eine hilfreiche Methode, die der Abgabe einer Behandlungsempfehlung durch Einschätzung des Wundrisikos dient, ist der W.A.R.-Score Um zur detaillierten Therapieplanung die Erreger in einer bereits infizierten Wunde eindeutig zu identifizieren, ist der Wundabstrich im Gegensatz zu einer Gewebebiopsie der effektivste und für den Patienten schonendste Weg.1,2 Dieser kommt im Anschluss an die Bewertung der Wunde zum Einsatz und dient als direkte Diagnosemethode, die exakte Informationen über die Erreger aus der Wunde generiert. Auf diesen Daten basiert die anschließende antimikrobielle Therapie.
Den Abstrich richtig vorbereiten
Zu den Erregern, die Wundinfektionen hervorrufen gehören vor allem Staphylococcus aureus und Pseudomonas aeruginosa. Mit einem Anteil von bis zu 80 Prozent machen sie sogar den Großteil der Keime in Wunden aus.3 Die Zusammensetzung der Erreger in der Wunde kann jedoch völlig unterschiedlich sein. Teils finden sich überall auf der Wunde die gleichen Keime, teils unterscheidet sich die Besiedelung je nach Wundregion. Die Erreger, die die Infektion der Wunde verursachen, finden sich meist in den tiefen Schichten. Um zu verhindern, dass sekundär besiedelte Erreger von der Wundoberfläche in den Abstrich gelangen ist daher eine gewissenhafte Wundreinigung vor der Abstrichnahme angemessen. Diese darf auf keinen Fall mit antibakteriellen Substanzen vorgenommen werden. Die Erreger aus der Wunde würden so abgetötet und ein falsch negatives Ergebnis wäre die Folge. Stattdessen sollte eine Reinigung mit Kochsalzlösung (NaCl 0,9 %) erfolgen.4
Auch die Hygiene des Behandlungsteams ist wichtig. Vor dem Wundabstrich ist die korrekte Händedesinfektion zwingend notwendig, damit keine zusätzlichen Erreger von der behandelnden Person auf die Wunde übertragen oder das Abstrichergebnis verfälscht wird. Die regelmäßige Desinfektion kann als bedeutender Teil des "Antibiotic Stewardship" Infektionen vorbeugen, die mit Antibiotika behandelt werden müssten. Dementsprechend ist auch das Tragen von Handschuhen vorgeschrieben.4
Verschiedene Methoden - Wie funktioniert der Wundabstrich?
Im Laufe der Zeit wurden verschiedene Wundabstrich-Techniken entwickelt. Diese unterscheiden sich jedoch in der Menge der detektierten Keime und sind unterschiedlich aussagekräftig in Bezug auf die Infektionsgefahr und den Infektionsherd.2 Zwei Techniken, die sich besonders durchgesetzt haben, sind die "Levine Technik" und der sogenannte "Essener Kreisel".
Levine Technik: Der Abstrich wird aus ca. 1 cm2 des Wundzentrums genommen. Dabei wird mit leichtem Druck gearbeitet.
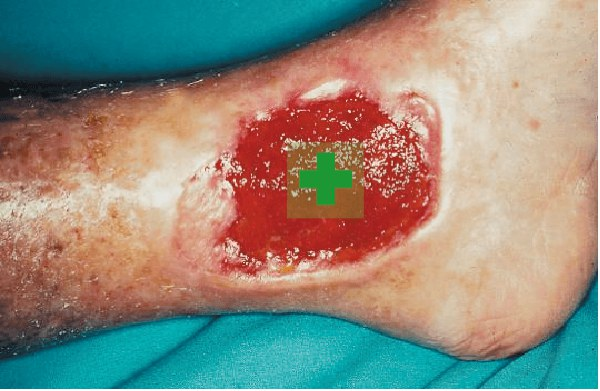
Essener Kreisel: Die gesamte Wundoberfläche wird abgestrichen. Beginnend vom äußeren Wundrand wird mit leichtem Druck spiralförmig zum Wundzentrum gearbeitet.
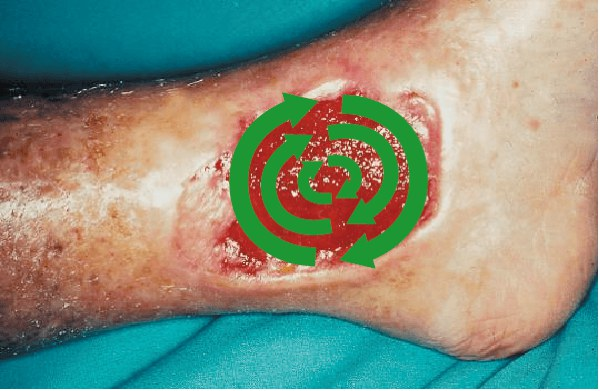
Bei der Wahl der Methode muss bedacht werden, dass sich die Ergebnisse qualitativ unterscheiden. Durch den Einsatz der Levine-Technik konnten nur zwei von drei MRSA-positiven Patienten identifiziert werden.2 In der Klinik stellt dies ein Problem dar: MRSA, die nicht rechtzeitig entdeckt und behandelt werden, können eine schwer behandelbare Infektion zur Folge haben. Im Gegensatz dazu wird beim Essener Kreisel die gesamte Wundoberfläche auf Keime überprüft. Somit werden weniger der gefährliche Keime übersehen.2
Ist der Abstrich entnommen, wird der Tupfer in ein Röhrchen mit Agar überführt, damit die aus der Wunde isolierten Keime nicht vor der Identifizierung absterben.2 Es folgt die Analyse im Labor, bei der nicht nur überprüft wird, ob und welche Bakterien vorhanden sind. Mit Hilfe von Hemmhoftests kann zusätzlich festgestellt werden, ob die detektierten Keime Resistenzen gegen Antibiotika aufweisen, wie es zum Beispiel bei MRSA der Fall ist.2 Die gesamte Abstrichuntersuchung hilft also dabei zu erkennen ob und welche Antibiotika zur Behandlung der Wunde eingesetzt werden können, oder ob diese eventuell bestehende Resistenzen nur noch weiter fördern würden.
Was tun bei positivem Befund und resistenten Erregern?
Ist der Befund MRSA-positiv, oder finden sich andere Infektionserreger in der Wunde, ist sofortiges Handeln gefragt. Doch Antibiotika sind nicht immer das Mittel der Wahl. Nur wenn die Infektion sich von der Wunde in den gesamten Körper ausgebreitet hat, sollte eine antibiotische Therapie durchgeführt werden. Beschränkt sich die Infektion auf die Wunde, helfen Antiseptika, hygienische Maßnahmen und antimikrobielle Wundauflagen mit PHMB oder Silberionen dabei, die Infektion zu heilen. Diese sind bei einem großen Erregerspektrum hoch-antimikrobiell wirksam. Sie sind effektiv gegen gram-positive und gram-negative Erreger und senken das Risiko der Rekolonisierung. Bei infektionsgefährdeten Wunden ist eine Anwendung von PHMB- oder silberhaltigen Auflagen möglich, um die Gefahr einer Infektion zu minimieren.1 Einweiterer, zur Wundbehandlung essenzieller, Aspekt ist die Fähigkeit, überschüssiges Wundexsudat mit Wundauflagen von der Wunde fern zu halten. Besondere saugfähige Eigenschaften der antimikrobiellen Auflagen tragen zusätzlich zu einem physiologischen Wundmilieu bei. Finden sich resistente Erreger, ist im schlimmsten Fall eine komplette Sanierung der Patientenflora von Nöten, um weiteren Infektionen vorzubeugen (Link zum Artikel über MRSA).
Keime in Wunden zu erkennen ist nicht immer leicht. Um die Heilung der Wunde zu beschleunigen ist die Identifikation der Erreger aber unumgänglich. Ein richtiger Wundabstrich kann dabei helfen, die Organismen in der Wunde zu bestimmen und deren Wachstum einen Strich durch die Rechnung zu machen. Bei einem positiven Befund kann so sofort gehandelt und die richtige antimikrobielle Wundauflage ausgewählt werden.
Referenzen
[1] S3-Leitlinie der Deutschen Gesellschaft für Phlebologie (DGP): Diagnostik und Therapie des Ulcus cruris venosum.
[2] Fercher, S. (2012) Weiterbildung Wundmanager Projektarbeit.
[3] Dissemond, J. (2014) Chronische Wunden und Bakterien. Hautarzt 65:10–14
[4] Schwarzkopf, A., Dissemond, J. (2014). Indikation und praktische Durchführung mikrobiologischer Diagnostik bei Patienten mit chronischen Wunden. Journal oft he German Society of Dermatology 13 (3): 203-210.
[5] ICW. ABCDE-Regel für die Diagnostik chronischer Wunden. https://www.icwunden.de/fileadmin/Fachinfos/Standards/ABCDE-Regel.pdf.

